Гипопаратиреоз
- Что такое гипопаратиреоз?
- Причины развития заболевания
- Симптомы гипопаратиреоза
- Диагностика болезни
- Лечение гипопаратиреоза
- Профилактика гипопаратиреоза
Что такое гипопаратиреоз?
Гипопаратиреоз – заболевание эндокринной системы, которое характеризуется недостаточным синтезом паратиреоидного гормона, который принимает участие в фосфорно-кальциевом метаболизме. Болезнь достаточно редкая и встречается у менее чем 1% населения, но развиться она может в любом возрасте вне зависимости от пола.
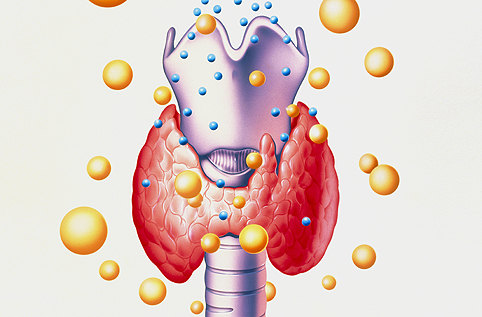
Дефицит гормонов приводит к снижению уровня кальция и повышению содержания фосфара. Столь негативный процесс негативно влияет на клеточные мембраны, нарушает минерально-щелочной баланс, что приводит к нервно-мышечному напряжению, а это провоцирует появление судорог, которые очень болезненны, а их продолжительность может составлять несколько часов. Как правило, судорожный синдром возникает внезапно и ему сопутствуют другие малоприятные симптомы – рвота, изменение артериального давления (его резкое повышение или снижение), нарушение стула, изменение сердечного ритма (брадикардия или тахикардия).
Различают три основные формы гипопаратиреоза:
- Острая форма – заболевание протекает с ярко выраженными симптомами, в частности, длительными и сильными судорогами.
 Хроническая форма характеризуется редкими приступами судорог, которые возникают при наличии неблагоприятных факторов: сильного нервного или психологического напряжения, стресса, инфекционного поражения организма, повышенной физической нагрузки и др. Как правило, период обострения и увеличение количества приступов наблюдается в осенне-весенний период.
Хроническая форма характеризуется редкими приступами судорог, которые возникают при наличии неблагоприятных факторов: сильного нервного или психологического напряжения, стресса, инфекционного поражения организма, повышенной физической нагрузки и др. Как правило, период обострения и увеличение количества приступов наблюдается в осенне-весенний период.- Латентная форма протекает бессимптомно и выявить ее можно только в результате профилактической диагностики.
Причины развития заболевания
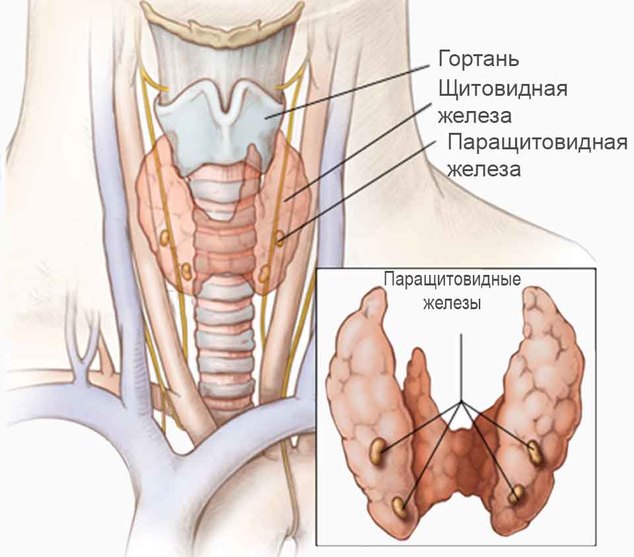
Основной причиной развития гипопаратиреоза является недостаточный синтез паратиреоидного гормона, который вырабатывается железами, расположенными у щитовидной железы. Заболевание может быть врожденным или приобретенным. В первом случае нарушение работы щитовидной железы наблюдается с рождения. Развитию приобретенного гипопаратиреоза способствуют следующие факторы:
- Недостаток в крови магния, что вызывает нарушение работы околощитовидных желез.
- Проведение лучевой терапии при онкологических заболеваниях головы.
- Лечение гипертиреоза радиоактивным йодом, который разрушает околощитовидные железы и снижает их функционирование.
- Проведение операции на щитовидной железе или шее.
- Травма щитовидной железы или поражение ее инфекционным заболеванием.
- Аутоиммунный гипопаратиреоз развивается в результате нарушения функционирования иммунной системы.
Симптомы гипопаратиреоза
Для гипопаратиреоза характерно множество симптомов, степень их проявления зависит от тяжести нарушения обменных процессов в организме. Основные признаки заболевания:
- Судорожные припадки, мышечные спазмы, оцепенение. Как правило, судорогам предшествует чувство онемения, жжения в конечностях, повышенная напряженность и скованность движений.

- Чувство покалывания в конечностях и в области рта.
- Нарушение мозговой активности.
- Снижение зрения, слуха, появление звона в ушах.
- Головокружение, возможны обмороком.
- Повышенная потливость.
- Нарушение стула, тошнота и рвота.
- Ухудшение состояния кожи, повышенное ее шелушение, развитие экземы, грибка.
- Выпадение зубов и прекращение роста волос.
- Задержка роста и физического развития у детей.
Диагностика болезни
За счет специфических симптомов проявления, диагностика гипопаратиреоза не представляет особой сложности. Уже после первичного осмотра и сбора анамнеза больного врач эндокринолог может поставить диагноз.
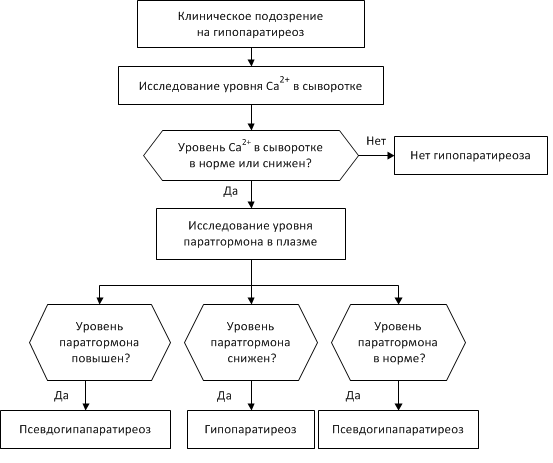
Для получения полной картины о состоянии пациента доктор назначает лабораторные исследования. Прежде всего проводится общий и биохимический анализ крови для определения уровня паратиреоидного гормона, кальция и фосфора. Снижение первых двух показателей и повышение последнего является верным признаком гипопаратиреоза.

Проведение МРТ или КТ позволит оценить работу головного мозга и определит уровень отложения кальция в органах. Рентгенограмма поможет выявить остеосклероз.
Лечение гипопаратиреоза
Назначать терапию должен только врач после проведения полного обследования. Как правило, лечение проводится в условиях стационара, что позволяет следить за изменением уровня кальция, фосфора и гормона и своевременно корректировать выбранную стратегию. Основная цель терапии – устранение симптомов, активизация работы околощитовидных желез и регулирование уровня паратиреоидного гормона и минералов.

Лечение гипопаратиреоза включает:
- Внутривенное введение Кальцитриола или раствора Глюконата кальция, что нормализует уровень кальция в крови и позволят избежать гипокальциемии.
 Прием спазмолитических и седативных (успокаивающих) препаратов, к которым относится Но-шпа, Реланиум, Папаверит, Дротаверин, Фенобарбитал и другие. Дозировку подбирает врач в каждом конкретном случае индивидуально.
Прием спазмолитических и седативных (успокаивающих) препаратов, к которым относится Но-шпа, Реланиум, Папаверит, Дротаверин, Фенобарбитал и другие. Дозировку подбирает врач в каждом конкретном случае индивидуально.- Прием Гидроксида алюминия, который в кишечнике связывает фосфор и предотвращает его всасывание.
- Прием кальция и витамина D.
- Соблюдение диеты, основой которой является ограничение употребления продуктов с высоким содержанием фосфора, а обогащение рациона едой, богатой кальцием и витамином D. К таким продуктам относится: шиповник, рыбья печень, желток, цветная капуста и др.
В некоторых случаях рекомендовано проведение оперативного вмешательства суть которого — трансплантация паращитовидных желез. Гипопаратиреоз очень серьезное заболевание и чтобы человек смог вести относительно нормальный образ жизни, он должен постоянно находиться под наблюдением врачей и проходить терапию минимум раз в 3 месяца.
Профилактика гипопаратиреоза
В медицине не существует действенных методов профилактики гипопаратиреоза. Но для того чтобы снизить вероятность развития осложнений, стоит проходить регулярный осмотр у эндокринолога и незамедлительно обращаться за помощью специалиста, если слишком часто наблюдаются судороги и другие признаки заболевания.

Гипопаратиреоз – опасное заболевание, которое сопровождается рядом неприятных симптомов и большим риском развития осложнений. Болезнь требует длительного и комплексного лечения, а также соблюдения специальной диеты. Кроме того, больной должен постоянно проходить курс лечения и осмотры, чтобы сохранять возможность к нормальной жизнедеятельности.

 Хроническая форма характеризуется редкими приступами судорог, которые возникают при наличии неблагоприятных факторов: сильного нервного или психологического напряжения, стресса, инфекционного поражения организма, повышенной физической нагрузки и др. Как правило, период обострения и увеличение количества приступов наблюдается в осенне-весенний период.
Хроническая форма характеризуется редкими приступами судорог, которые возникают при наличии неблагоприятных факторов: сильного нервного или психологического напряжения, стресса, инфекционного поражения организма, повышенной физической нагрузки и др. Как правило, период обострения и увеличение количества приступов наблюдается в осенне-весенний период.

 Прием спазмолитических и седативных (успокаивающих) препаратов, к которым относится Но-шпа, Реланиум, Папаверит, Дротаверин, Фенобарбитал и другие. Дозировку подбирает врач в каждом конкретном случае индивидуально.
Прием спазмолитических и седативных (успокаивающих) препаратов, к которым относится Но-шпа, Реланиум, Папаверит, Дротаверин, Фенобарбитал и другие. Дозировку подбирает врач в каждом конкретном случае индивидуально.