Лептоспироз
- Что ж это за хворь такая?
- Патогенез – как же все происходит?
- Клинические проявления
- Методы диагностики
- Лечение
- Осложнения
- Прогноз
- Профилактика
Что ж это за хворь такая?
Лептоспироз известен еще с давних времен. И как только его не называли. Изначально его разные проявления описывали, как отдельные заболевания, и только в 1915 году был выделен общий для всех этих недугов возбудитель, а чуть позднее было установлено, что у этого микроба множество сероваров (генотипических вариантов), для которых свойственны в большей либо меньшей степени определенные симптомокомплексы болезни. Нынче известно более 200 серовариантов возбудителя лептоспироза, которые могут быть для человека патогенными.
 Итак, лептоспироз – это острое инфекционное заболевание, которое сопровождается лихорадкой, ярко выраженной интоксикацией, поражением почек, печени, нервной системы. Распространен этот недуг почти повсеместно, от Полярного круга до экватора, заразиться лептоспирозом невозможно разве что в Арктике или на Антарктиде.
Итак, лептоспироз – это острое инфекционное заболевание, которое сопровождается лихорадкой, ярко выраженной интоксикацией, поражением почек, печени, нервной системы. Распространен этот недуг почти повсеместно, от Полярного круга до экватора, заразиться лептоспирозом невозможно разве что в Арктике или на Антарктиде.
Причиной недуга является заражение микроорганизмами – лептоспирами, по форме напоминающими нежную спираль. Возбудитель лептоспироза весьма устойчивый ко внешним воздействиям, особенно стоек он в воде, влажной почве, но достаточно чувствителен к антибиотикам.
Источником болезни являются дикие и сельскохозяйственные животные – мыши, крысы, ондатры, хомяки, свиньи, собаки и т.д.  Они выделяют лептоспир со всеми жидкостями организма — моча, выделения из половых органов,молоко, околоплодные воды при абортах или родах. Чаще всего животные есть носителями, болеют в скрытой или хронической форме. Человек инфицируется при работе в воде, стирке, уборке и употреблении зараженных овощей в пищу , питье воды, купании в бактериологически опасных или не обследованных водоемах. Отсюда следует, что наибольшему риску подвергаются люди определенных профессий – работники на заболоченных лугах, фермеры и работники сельских хозяйств, боен, дератизаторы, ветеринары, доярки, пастухи, рыбаки, сантехники. Человек же при этом является биологическим тупиком, потому от него нельзя заразиться лептоспирозом. Деятельность и отдых человека определяют время года, максимально подходящее для заражения – это летние месяцы с июня по август.
Они выделяют лептоспир со всеми жидкостями организма — моча, выделения из половых органов,молоко, околоплодные воды при абортах или родах. Чаще всего животные есть носителями, болеют в скрытой или хронической форме. Человек инфицируется при работе в воде, стирке, уборке и употреблении зараженных овощей в пищу , питье воды, купании в бактериологически опасных или не обследованных водоемах. Отсюда следует, что наибольшему риску подвергаются люди определенных профессий – работники на заболоченных лугах, фермеры и работники сельских хозяйств, боен, дератизаторы, ветеринары, доярки, пастухи, рыбаки, сантехники. Человек же при этом является биологическим тупиком, потому от него нельзя заразиться лептоспирозом. Деятельность и отдых человека определяют время года, максимально подходящее для заражения – это летние месяцы с июня по август.
Патогенез – как же все происходит?
«Врываясь» в человеческий организм через малейшие микротравмы кожи и/или слизистые оболочки (даже не поврежденные) носа, ротовой полости, глаза, пищеварительного тракта, лептоспиры достигают лимфатических узлов. Но к глубочайшему сожалению, очень редко в них надолго задерживаются. Где точно происходит проникновение, сказать невозможно, потому как в этом месте отсутствуют какие-либо видимые изменения, элементы воспаления или первичный аффект.
А далее разносятся по всему телу, поражая преимущественно печень, почки, селезенку, легкие, центральную нервную систему, в которых происходит размножение возбудителя с вторичным выбросом в кровь лептоспир, а также их вирулентных и токсических факторов.
Клинические проявления
Первая фаза заболевания – инкубация – первичное попадание лептоспир в организм, их «путешествие» к лимфоузлам и органам, размножение и накопление в них возбудителя. Это время соответствует инкубационному периоду и длится от 3 до 30 дней, в среднем 1-2 недели.
Вторая фаза – вторичная бактериемия, когда накопленные микроорганизмы из органов попадают снова в кровяное русло. В этот момент резко и внезапно (без предвестников) начинаются клинические признаки болезни. Остро появляется лихорадка 39-40°С, что сопровождается интенсивным ознобом, выраженной головной болью, иногда вплоть до появления рвоты, повышенной чувствительностью кожи и мышечной болью (миозитом). Преимущественно поражаются икроножные, мышцы бедер, поясничной области, но могут вовлекаться в процесс воспаления и другие мышцы тела. При взгляде на больного можно отметить одутловатость лица, покраснение кожи шеи, лица, верхних отделов грудной клетки, как будто одет в капюшон.
Третья фаза – токсическая. Именно в эту фазу наступает критическая точка болезни. Имеет место поражение всех органов и систем, но больше других страдают почки, печень и нервная система, преимущественно центральная. Остальные органы тоже поражаются, но у каждого человека сочетание такие поражений различно и индивидуально.
Легкие формы лептоспироза протекают подобно на обычную простуду и отлично поддаются излечению «простыми» антибиотиками.
Но среднетяжелые и тяжелые — представляют серьезную угрозу для жизни. Несколько суток может удерживаться высокая лихорадка наряду с симптомами интоксикации.
Самым специфическим и тяжелым признаком есть поражение почек с дальнейшим переходом в острую почечную недостаточность. К сожалению, именно это является наиболее частой причиной смерти пациента. Также выявляются признаки поражения печени – желтушность склер и кожи и др. 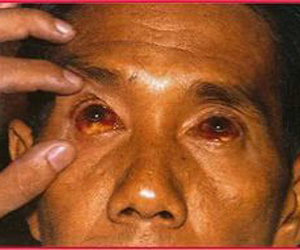
Кожа – очень часто одним из симптомов есть появление сыпи , причем различной по характеру, например кореподобной, краснухоподобной, пятнистой, похожей на крапивницу, в тяжелых случаях — геморрагической. 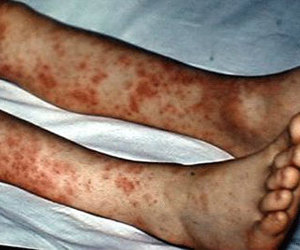
При тяжелом течении выявляются симптомы поражения нервной системы, зачастую менингит. Также иногда поражаются легкие, костный мозг, глаза, надпочечники.
По совокупности поражений начинаются кровотечения – кровоточить может буквально все – кровоизлияния в кожу- геморрагическая сыпь, гематомы в месте инъекций, кишечные, носовые кровотечения, маточные, кровоизлияния в склеры и т.д.
Четвертая фаза – исход — либо выздоровление, либо же терминальная стадия с последующим смертельным концом. Иногда бывает молниеносная форма болезни, при которой все симптомы развиваются очень бурно и практически в 100% случаев оканчивается смертельно.
Однако при благовременном обращении и раннем начале адекватного лечения наступает выздоровление, но оно может быть весьма растянутым во времени. Все зависит от вида лептоспир, тяжести течения и самого состояния организма.
Методы диагностики
Включают в себя общеклинические и специфические исследования.
К первым относятся:
- Клинический анализ крови;
- Анализ мочи;
- Анализ кала;
- Исследование спинномозговой жидкости;
- Анализ биохимического состава крови;
- Определение группы крови и резус-фактора;
- Коагулограмма;
- Анализ электролитов;
- УЗИ;
- ЭКГ;
- Рентгенография легких;
- Осмотр глазного дна;
К специфическим методам относят выявления возбудителя, его антигенов или реакции организма на его прибывание, т.е. антител. Для этого используют бактериоскопию в темном поле, заражение морских свинок, реакцию микроагглютинации лептоспир и т.д.
Лечение
Для лечения используют антибиотики пенициллинового (пенициллин, ампициллин), тетрациклинового (доксициклин), цефалоспоринового ряда (цефтриаксон, цефиксим) или фторхинолоны. Так как лептоспиры являются весьма чувствительными к антимикробным препаратам, то их применение является очень эффективным, особенно в первые дни заболевания. В последующем их эффективность снижается, а в поздние периоды (после снижения лихорадки) их применение некоторыми специалистами вообще ставится под сомнение. Это, скорее всего, обусловлено глубоким поражением органов и систем, так называемой полиорганной недостаточностью. Поэтому применение высоких доз антибиотиков вообще может оказаться губительным в виду того, что выведение последних из организма зачастую происходит с помощь печени и почек, которые и так уже отказывают.
В нашей стране могут использовать внутримышечное введение гипериммунного гаммаглобулина, но эффективность этой процедуры остается под вопросом, так как существует множество генетических вариантов возбудителя и сложно создать «идеальный» препарат.
Кроме специфической терапией используют патогенетическую и симптоматическую терапию, так сказать вспомогательную (дезинтоксикация, жаропонижающие, мочегонные).
В тяжелых случаях почечной недостаточности прибегают к гемодиализу.
Осложнения
Почечная и печеночная недостаточность, менингит, коллапс, психозы, миокардит, поражения глаз (ирит, иридоциклит), инфекционно-токсический шок, ДВС-синдром, отек легких и/или мозга, изредка артриты, мышечные атрофии, а также вторичные гнойные осложнения при присоединении иного инфекционного агента.
Прогноз
Безжелтушные формы обычно проходят бесследно с полным выздоровлением. В случае желтушных форм, особенно тяжелом их течении, смертность достигает 30-35%. Но инвалидизации практически никогда не происходит, то есть либо пациент полностью выздоравливает, либо погибает.
Профилактика
Профилактические мероприятия в основном имеют неспецифический характер. Они состоят в истреблении грызунов, защите водоемов от загрязнения инфицированными выделениями, вакцинации животных (собак, коров, свиней и т.д.). К сожалению, вакцинация не предотвращает заражение, а только не дает развиться болезни. А зараженное животное продолжает выделять лептоспир в окружающую среду. Поэтому стоит избегать купания, рыболовли в необследованных водоемах. А если такая деятельность связана с профессиональными обязанностями, то стоит носить защитную одежду.
Специфическая же профилактика не разработана. Иногда пытаются проводить прививание особ, что проживают на зараженных территориях, нагретой корпускулярной вакциной, но целесообразность такой процедуры признается не всеми. При недлительном выезде в неблагоприятные по лептоспирозу районы рекомендуется применять доксициклин – 200мг 1 раз в неделю, последний прием – в конце поездки или сразу же по возвращении.
Но главное, что может и обязан сделать каждый для обеспечения своей безопасности и минимизации риска для жизни и здоровья, это вовремя и безотлагательно обратиться к специалисту для проведения адекватного лечения.
Таким специалистом есть инфекционист или терапевт, либо же семейный доктор.
