Вигинит (кольпит)
- Что такое вагинит
- Причины развития заболевания
- Симптомы вагинита
- Диагностика болезни
- Лечение вагинита
- Профилактика заболевания
Что такое вагинит
Вагинит – это воспалительное образование слизистой оболочки влагалища, которое спровоцировано болезнетворными бактериями или носит неинфекционную природу. Это весьма распространенное явление, которое встречается у 35% женщин среднего возраста (25-45 лет).
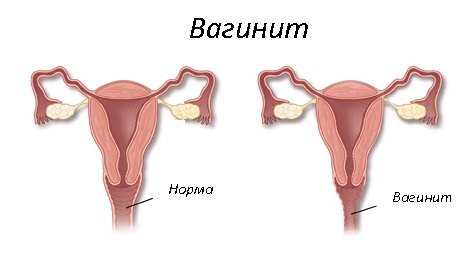
Основной причиной недуга является проникновение бактерий и вредных микроорганизмов во влагалище. Чаще всего происходит это при несоблюдении правил личной гигиены. Вагинит встречается и у маленьких девочек в возрасте 5-13 лет, но в этом возрасте провоцирует недуг, как правило, попадание возбудителя во влагалище с током крови при развитии бактериальных болезней – гриппа, ангины, скарлатины и другое.
Причины развития заболевания
К основным причинам, которые провоцируют развитие вагинита, относится:
- Несоблюдение правил личной гигиены.
 Применение гигиенических средств с высокой концентрацией химически веществ (ароматизаторов и красителей).
Применение гигиенических средств с высокой концентрацией химически веществ (ароматизаторов и красителей).- Наличие остриц.
- Наличие бактериальной инфекции или грибка: кандиды, гонореи, трихомонады и др.
- Беспорядочны половые связи, частая смена партнеров.
- Нарушение гормонального сбоя, снижение иммунитета и изменение микрофлоры во влагалище.
- Частые стрессы и повышенные физические нагрузки.
- Механическое повреждение оболочки влагалища в результате проведения медицинских процедур: аборт, выскабливание, удаление или установка внутриматочной спирали.
Симптомы вагинита
Различают несколько видов вагинита для каждого из которых характерны специфические симптомы. К основным признакам недуга относится:
- Изменение цвета, запаха и структуры выделяемой влагалищем слизи.
- Постоянное чувство жжения, зуда и раздражения в области влагалища.
- Возникновение болезненных ощущений во время мочеиспускания и полового акта.
- Появление кровотечений после секса или в результате расчесывания.
Рассмотрим подробнее каждую форму вагинита:
- Атрофический вагинит – форма заболевания, которая возникает в период менопаузы в результате недостатка женских половых гормонов. Основные симптомы недуга: зуд и чувство жжения, редкие кровяные выделения из влагалища и частые позывы к мочеиспусканию.
 Гонорейный вагинит сопровождается патологическими выделениями, которые достаточно густые, имеют желтоватый оттенок и крайне неприятный запах.
Гонорейный вагинит сопровождается патологическими выделениями, которые достаточно густые, имеют желтоватый оттенок и крайне неприятный запах.- Трихомонадный вагинит характеризуется выделениями желто-зеленого оттенка.
- Стрептококковый – проявляется выделениями, которые имеют творожистую структуру и белый цвет.
- Кандидозный вагинит характеризуется специфическими выделениями, которые похожи на хлопья и имеют бледно-желтый окрас.
- Заболевание, спровоцированное гарднереллой, прозрачные, но имеют резкий неприятный запах рыбы.
Дополнительно различают острый вагинит и хроническую форму. Для первой характерно яркое проявление симптомов, обильные влагалищные выделения, повышение температуры. Хроническая форма не вызывает особых беспокойств, признаки проявляются не очень интенсивно, но могут обострятся при наличии благоприятных факторов (переохлаждение, употребление алкоголя, менструация и др.)
Диагностика болезни
Для диагностики заболевания женщине следует обратиться к гинекологу.

Для постановки диагноза врач проводит необходимые диагностические процедуры:
- Опрос женщины о симптомах, которые ее беспокоят. Как правило, уже на основе жалоб врач может поставить диагноз, но для его подтверждения и установления природы крайне важно провести ряд дополнительных процедур.
- Гинекологический осмотр на кресле с использованием зеркал. Такая диагностика позволяет оценить состояние слизистой оболочки влагалища, выявить очаги воспаления и установить наличие патологических отделений.
- Взятие пробы выделений влагалища для проведения анализа на микрофлору. Это крайне важное исследование, которое помогает точно установить форму заболевания и ее причину.

- Проведение ПЦР-диагностики для выявления бактериальных инфекций (гонореи, кандидоза, хламидиоза и др.).
- Взятие мазка Папаниколау. Это необходимо для установления наличия рака шейки матки, который часто сопровождается симптомами, схожими с вагинитом.
- Патологическое изменение структуры слизистой является сигналом к проведению дополнительных исследований: биопсии, колькоскопии и др.
Лечение вагинита
Лечение вагинита должен назначать только врач, исходя из общего состояния женщины, формы и типа заболевания, а также других факторов. Как правило, терапия включает применение общих и местных средств, которые направлены не только на устранение симптомов, но и на повышение иммунитета. Важным условием эффективного лечения является строгое соблюдение всех предписаний и рекомендаций врача, а также полный отказ от половой жизни на время терапии.

Избавиться от вагинита помогут следующие средства:
- Спринцевание влагалища антисептическими средствами. Такая процедура позволит снизить количество выделений и окажет заживляющее действие на слизистую оболочки влагалища. Если выделения стали менее обильными, необходимо продолжить спринцевание вяжущими средствами.
- Использование эстрогенных гормонов, которые применяются в том случае, если наблюдается снижение функций яичников или женщина вошла в период менопаузы.

- Прием общеукрепляющих препаратов, которые повышают защитные силы организма и помогают противостоять вирусным и инфекционным болезням.
- Прием антибиотиков или противогрибковых препаратов, в зависимости от возбудителя вагинита. Такого рода лекарства могут быть оральными или в виде влагалищных свечей.
- Нормализация гормонального фона и микрофлоры во влагалище при помощи вагинальных свечей.
Профилактика заболевания
Предотвратить развитие вагинита можно, соблюдая рекомендации гинеколога:
- Тщательно соблюдать личную гигиену, которая состоит в регулярном подмывании в душе с использованием мыла или специального средства. Крайне важно правильно выбрать средства по уходу за интимной областью – они не должны содержать ароматизаторы или красители. Предпочтение стоит отдать классическому детскому мылу.
- Важно правильно выбирать прокладки и тампоны, с натуральным высококачественным покрытием.

- Вытирать анус после дефекации стоит спереди назад – это предотвратит попадание фекалий во влагалище и снизит риск развития вагинита.
- Для предотвращения попадания инфекции во время полового акта следует использовать презерватив.
- Важно использовать высококачественное натуральное белье, а также избегать длительного пребывания в мокром купальнике.
- Соблюдение диеты, которая состоит в снижении количества сладостей и алкоголя.
Вагинит – женское гинекологическое заболевание, которое сопровождается неприятными ощущениями, болью и специфическими выделениями. Крайне важно правильно установить причину болезни и подобрать правильное лечение, что может сделать только врач.

 Применение гигиенических средств с высокой концентрацией химически веществ (ароматизаторов и красителей).
Применение гигиенических средств с высокой концентрацией химически веществ (ароматизаторов и красителей).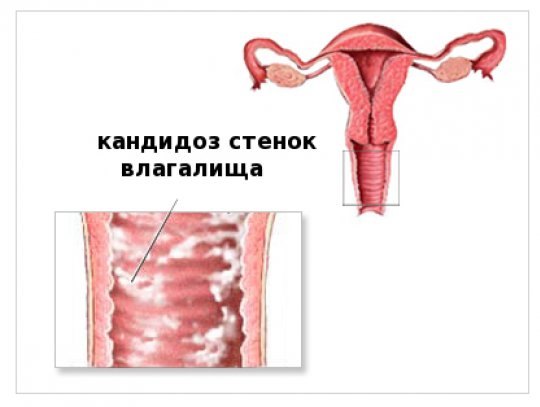 Гонорейный вагинит сопровождается патологическими выделениями, которые достаточно густые, имеют желтоватый оттенок и крайне неприятный запах.
Гонорейный вагинит сопровождается патологическими выделениями, которые достаточно густые, имеют желтоватый оттенок и крайне неприятный запах.